Der Zug ist entgleist
Patellaluxation verstehen
Das „Menü à la carte“ wurde erstmals von David Dejour vorgestellt – einem berühmten französischen Orthopäden und Freund, der sich intensiv mit der Patellainstabilität beschäftigt hat. Das bedeutet: Nicht eine Standard-OP für alle, sondern eine maßgeschneiderte Kombination aus Eingriffen, die die jeweils dominierenden Risikofaktoren korrigiert.
Die Patellaluxation (meist nach außen) ist eine akute oder wiederkehrende Instabilität der Kniescheibe im Gleitlager des Oberschenkelknochens (Trochlea). Sie tritt besonders häufig bei Jugendlichen und jungen Erwachsenen auf und kann – je nach Verletzungsmuster – von einer „einmaligen“ Episode bis zu chronischer Instabilität mit Knorpelschäden reichen. Für PhysiotherapeutInnen und PatientInnen ist entscheidend: Nicht jede Luxation ist „nur Pech“. Sehr oft liegt eine Kombination anatomischer Risikofaktoren vor, die sowohl die Rückfallwahrscheinlichkeit als auch die Wahl der Therapie bestimmt. Moderne Konzepte orientieren sich daher am Prinzip, die individuell relevanten Ursachen gezielt zu behandeln.
Bei einer Luxation verlässt die Patella das Gleitlager; fast immer ist dabei der mediale patellofemorale Bandapparat verletzt, es sei denn er war schon zuvor durch eine chronische Instabilität zu lang. Viele PatientInnen berichten über ein „Wegspringen“ der Kniescheibe, rasche Schwellung (Bluterguss im Gelenk) und Unsicherheit bei Richtungswechseln und beim Anspannen des Quadriceps. Die Rückfallrate hängt stark von den vorhandenen Risikofaktoren ab: Je mehr ungünstige anatomische Faktoren zusammenkommen, desto höher das Rezidivrisiko.

Anatomische Risikofaktoren
Anatomische Risikofaktoren müssen in Diagnostik und Operationsplanung konsequent berücksichtigt werden: Trochleadysplasie, Patellahochstand, vergrößerter Abstand zwischen dem Ansatz des Streckapparates am Schienbeinkopf und der Gleitrille (TT-TG Abstand) sowie Achs- und Drehfehlstellungen.
1. Trochleadysplasie (Form des Gleitlagers)
Ein flaches oder fehlgeformtes Gleitlager bietet der Patella besonders in Strecknähe wenig knöchernen Halt. Hochgradige Dysplasien sind einer der stärksten Prädiktoren für Rezidive. Therapeutisch ist relevant: In ausgewählten Fällen kann eine Trochleoplastik (Formkorrektur) sinnvoll sein – sie ist jedoch ein spezialisiertes Verfahren mit klaren Indikationen.
2. Hochstehende Patella
Steht die Patella „zu hoch“, gleitet sie erst spät in die Trochlea ein. Dadurch fehlt in den ersten Beugegraden die knöcherne Führung – genau dort passieren viele Luxationen. Bei deutlichem Patellahochstand kann ein nach unten Versetzen des Kniescheibensehnenansatzes die Kniescheibe stabilisieren.
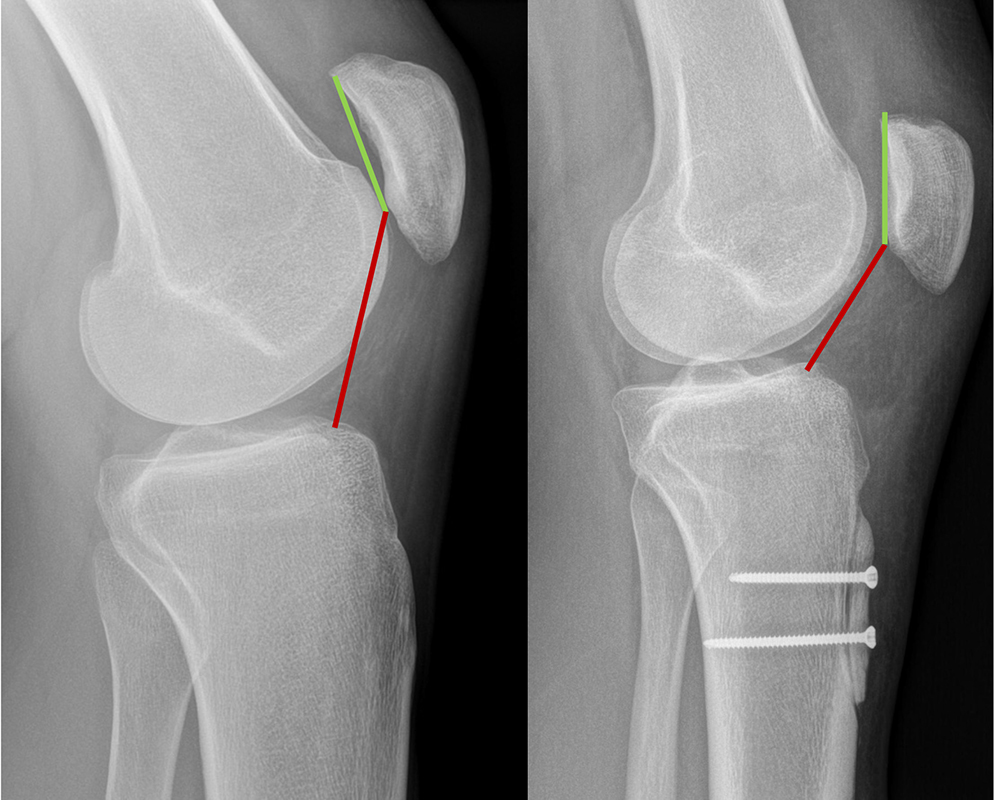
3. Materalisierung des Streckapparats
Der TT–TG-Abstand beschreibt vereinfacht, wie stark die Zuglinie der Patellasehne nach außen zieht. Ist er deutlich erhöht, verstärkt sich diese Zugrichtung. Operativ kann dies häufig über eine Medialisierung der Tuberositas (zur Mitte Versetzen) adressiert werden.
4. Beinachse und Torsion
X-Bein-Stellung und Rotationsfehlstellungen verändern die Patellaführung und können die laterale Instabilität massiv begünstigen. Das ist klinisch wichtig, weil reine Weichteiloperationen bei ausgeprägten Torsionsproblemen häufig unbefriedigend sind. In ausgewählten Fällen kommen daher Korrekturen des Drehfehlers und Achskorrekturen in Betracht.
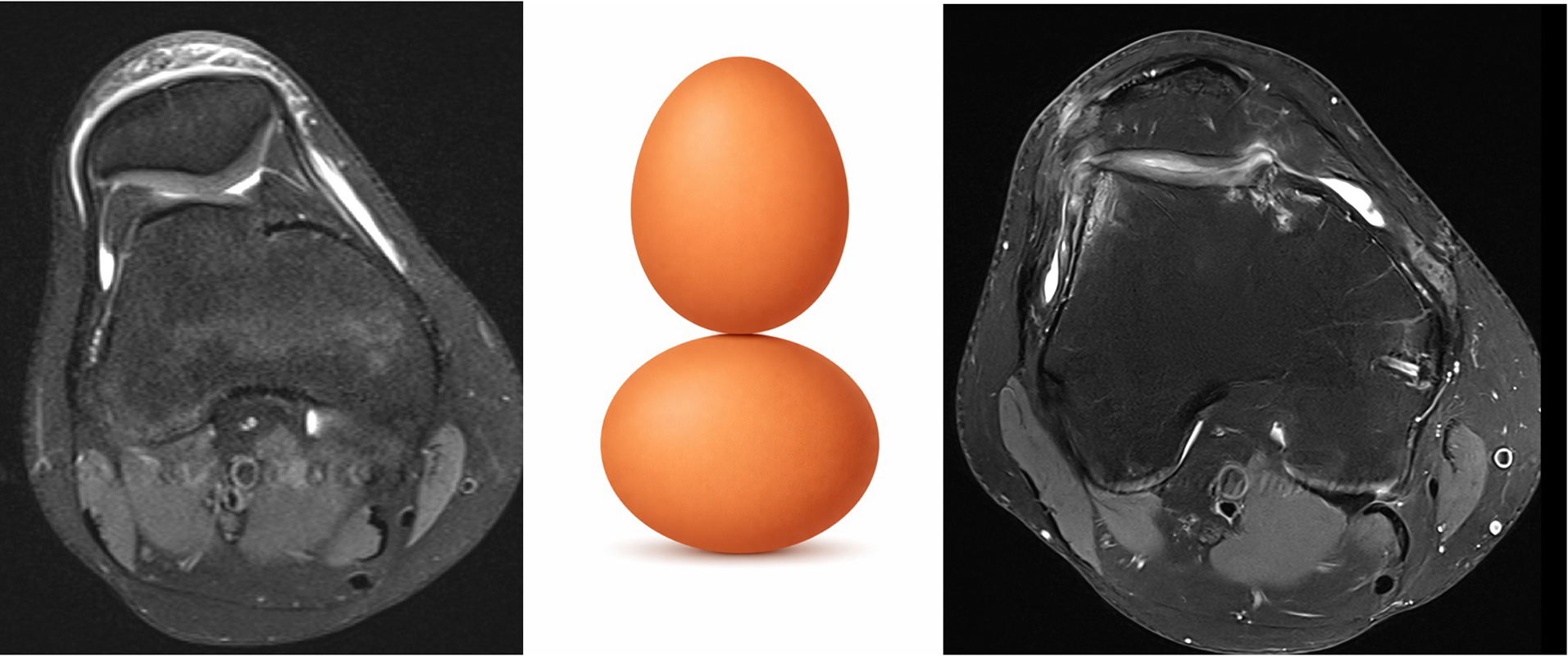
Bildgebung ist mehr als nur ein MRT
Für die Therapieplanung braucht es eine saubere Risikoanalyse: klinische Tests plus Bildgebung. Röntgen, MRT und ggf. CT helfen, die „Treiber“ zu identifizieren – genau das ist die Grundlage des individualisierten Therapieansatzes.
Konservative Therapie: evidenzbasiert – aber risikoadaptiert
Bei erstmaliger Patellaluxation wird häufig zunächst konservativ behandelt, sofern kein großes Knorpel-/Knochen-Fragment und keine ausgeprägte Hochrisiko-Anatomie vorliegen. Aktuelle Empfehlungen betonen eine strukturierte nichtoperative Behandlung mit adäquatem Schutz (z. B. funktionelle Stabilisierung/Schiene in der Akutphase), frühem Bewegungsaufbau und einem progressiven Reha-Programm.
Reha-Schwerpunkte
- Schwellungs- und Schmerzmanagement, sichere Frühmobilisation, Gangbild normalisieren
- Quadrizeps- und Hüftkraft (insb. Hüftabduktoren/Außenrotatoren)
- Motorische Kontrolle/Propriozeption: Einbeinstand, Landekontrolle, Richtungswechsel
- Patellofemorales Lastmanagement: Dosierung von Treppensteigen, Kniebeugen, Sprüngen
Wenn mehrere anatomische Risikofaktoren stark ausgeprägt sind, steigt die Wahrscheinlichkeit, dass reine Reha langfristig nicht ausreicht.
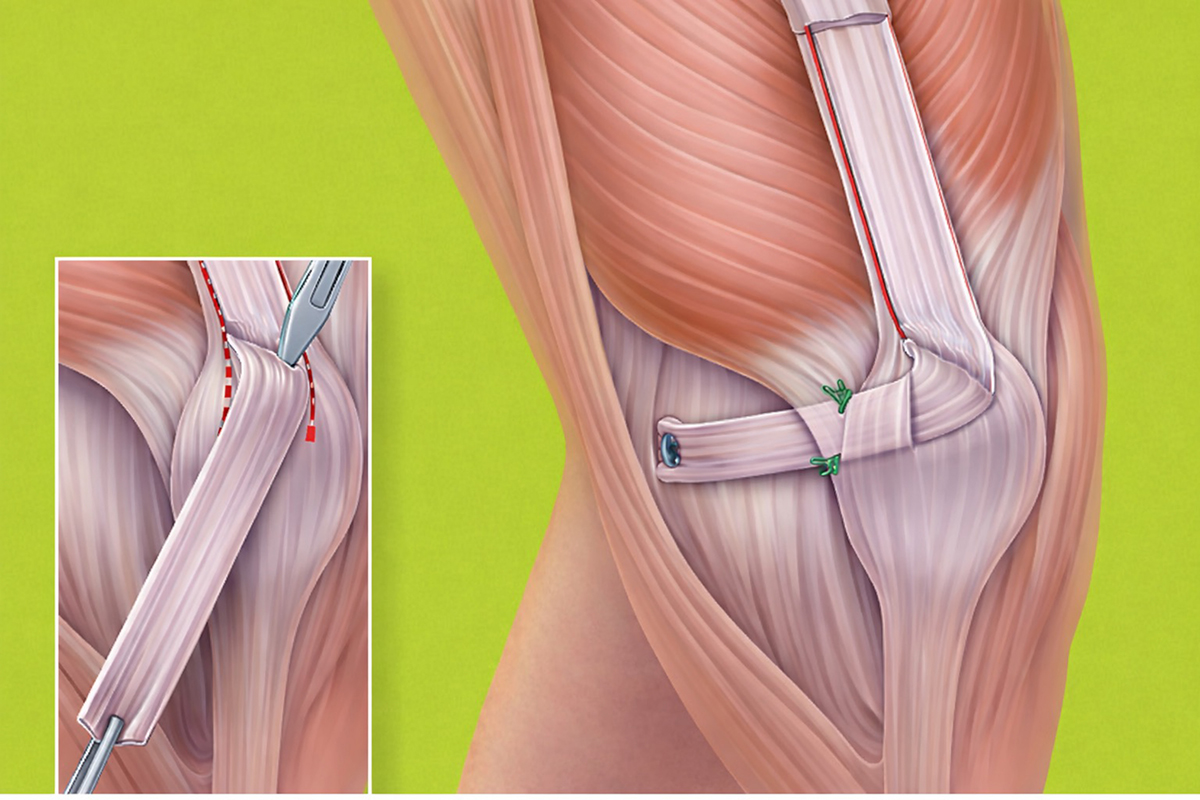
Operative Therapie
Typische Bausteine aus dem „Menü“:
1. Rekonstruktion des Bandapparats
Basisverfahren bei wiederholter Instabilität und in ausgewählten Erstluxationen. Es stellt die wichtigste innenseitige Weichteilstabilisierung wieder her.
2. Versetzung des Patellasehnenansatzes
Indiziert bei deutlicher Lateralisierung und/oder Patellahochstand, ggf. auch zur Lastumverteilung bei Knorpelschäden. Das Ziel ist eine günstigere Zuglinie und frühere, stabilere Führung der Patella.
3. Trochleaplastik
Bei vollkommen flacher oder konvexer Gleitrille kann die knöcherne Führung verbessert werden.
4. Korrektur von Achse/Torsion
Wenn Rotations- oder Achsfehler die Haupttreiber sind, kann eine knöcherne Korrektur entscheidend sein, um Rezidive zu vermeiden.
Nach der Operation
Nach stabilisierenden Eingriffen ist Reha Teil des Gesamtkonzepts: Schwellungsmanagement, Beweglichkeit (insb. Streckung), progressive Kraft, neuromuskuläre Kontrolle und sportartspezifische Belastungssteuerung bleiben zentral. Gleichzeitig müssen Physiotherapeuten die OP-Bausteine kennen um Über- oder Unterforderung zu vermeiden.
Fazit
Eine Patellaluxation ist fast immer multifaktoriell. Entscheidend ist die anatomisch-biomechanische Risikoanalyse: Fehlbildung des Gleitlagers des Oberschenkelknochens, Patellahochstand, TT–TG, Achse/Torsion und Bandlaxität bestimmen Prognose und Therapie. Konservativ kann bei Erstluxation und niedrigem Risiko sehr gut funktionieren. Bei Hochrisiko-Anatomie oder wiederkehrender Instabilität bietet das „Menü à la carte“ ein logisches, evidenzgestütztes Vorgehen: Die relevanten Risikofaktoren gezielt korrigieren, statt nur „ein Band zu ersetzen“.







