Vorderes Kreuzband
Was gibt es Neues?
Gibt man in die größte medizinische Datenbank (PUBMED) den Suchbegriff „vorderes Kreuzband“ ein, so erhält man etwa 27.000 Literaturangaben. Allein im letzten Jahr wurden diesem „3,5 cm langen Gewebestück“, wie das vordere Kreuzband von einem Kollegen „abfällig“ bezeichnet wurde, nicht weniger als 2.200 wissenschaftliche Arbeiten gewidmet. Daraus kann man erstens schließen, dass die Verletzung des vorderen Kreuzbandes nach wie vor sehr häufig ist und zweitens in der Behandlung offensichtlich immer noch Verbesserungspotential besteht.

Welches Implantat?
Bereits vor vielen Jahrzehnten hat man die Erfahrung gemacht, dass die Naht dieses Bandes nicht wirklich zu einer adäquaten Heilung führt. Deshalb haben sich etwa ab 1980 die Ersatztechniken (Kreuzbandrekonstruktion) durchgesetzt. Anfangs war der Kreuzbandersatz mit einem Drittel der Patellasehne die bei weitem häufigste Rekonstruktionstechnik und wurde zu Beginn der 90er Jahre zum „Gold-Standard“ der Kreuzbandchirurgie erhoben. Trotz der guten Ergebnisse dieser Technik zeigten sich aber auch gelegentlich Probleme, die vor allem mit der Transplantatentnahme (z.B. Patellaspitzensyndrom) verbunden waren und in Langzeitbeobachtungen vor allem Abnützungen im Kniescheibengelenk (Patellofemoralgelenk) durch die Änderung der Druckverhältnisse. Nicht zuletzt aus diesem Grund wurde zunehmend die Verwendung der Semitendinosus- und Gracilissehnen interessant.
Ende der 90er Jahre brachen „Glaubenskriege“ zwischen den Kniechirurgen aus, was denn wohl das beste dieser beiden Transplantate wäre. Daneben gab es immer auch Versuche, andere Sehnen, etwa einen Teil der Quadrizepssehne oder auch Kunstbänder zu verwenden. Während die Kunstbänder von Versagen und großen Problemen geprägt waren, hat sich die Quadrizepssehne zu einer interessanten und immer mehr verwendeten Alternative entwickelt. In den USA wurden (und werden) auch Spendersehnen (“Allografts“) häufig verwendet. Diese sind in Studien gerade bei jüngeren aktiven PatientInnen mit höheren Wiederverletzungsraten vergesellschaftet und haben sich im deutschsprachigen Raum mit wenigen Ausnahmen nicht durchgesetzt. Durch Veränderung der Entnahmetechnik hat auch das Patellasehnentransplantat speziell bei ausgeprägten Instabilitäten und im Revisionsfall in den letzten Jahren wieder ein Revival erlebt.
Neue Operationstechniken
Die letzten Jahre waren vor allem von Weiterentwicklungen der Operationstechniken geprägt. Ein besseres Wissen um die Gelenksmechanik, ein neuer Blickwinkel auf die Anatomie und neue Fixationsmöglichkeiten der verwendeten Sehnen haben viele interessante Aspekte hervorgebracht.
Heute sind wir bei dem Punkt angelangt, bezüglich des Transplantats nicht mehr nur einen „Gold-Standard“ für alle Situationen zu haben, sondern die Operationstechnik und auch das verwendete Transplantat den individuellen Bedürfnissen und Gegebenheiten eines Patienten anzupassen („à la carte“ Chirurgie). Dabei ist wichtig welche Sportarten oder welchen Beruf ein Patient ausübt, wie seine körperlichen Gegebenheiten (z.B. Größe des Knies, Länge der Extremitäten) aussehen und ob Zusatzverletzungen oder bereits Voroperationen und Vorschäden bestehen.
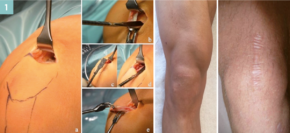
So kann etwa bei Sportarten, die eine hohe Beanspruchung der Kniebeugemuskulatur aufweisen (z.B. Sportklettern) die Verwendung eines Semitendiosus/Gracilis Transplantates nicht empfohlen werden. Dagegen scheint ein Patellarsehnentransplantat für Sportarten (z. B: Judo und Ringen) und berufliche Tätigkeiten (z. B: Fliesenleger), die mit Knien verbunden sind, nicht unbedingt ideal. Zahlreiche klinische Studien konnten zeigen, dass zwar statistisch kein Unterschied in den Ergebnissen zwischen den Transplantaten besteht, dass aber sehr wohl Eigenheiten der Transplantate bestehen. So zeichnen sich die Quadrizepssehne und Semitendinosus/Gracilissehne durch geringe Entnahmeproblematik aus, gerade letztere ist aber tendenziell mit etwas mehr Laxizität und im Speziellen bei sehr jungen Patienten und jenen, die Risikosportarten ausüben, mit höheren Rerupturraten verbunden. Mit der Möglichkeit der minimal invasiven Entnahme sind die ursprünglich kosmetischen Nachteile der Quadrizepssehne nicht mehr vorhanden (Abb.1).
Anatomie
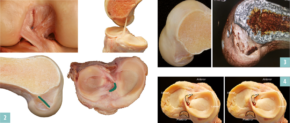
Erstaunlich ist, dass sich in den letzten Jahren auch neue Erkenntnisse bezüglich der Kreuzbandanatomie ergeben haben. Man müsste doch eigentlich glauben, dass gerade die Anatomie einer derart viel beforschten Struktur lange eindeutig geklärt sein sollte. Kern dieser Beschreibungen, die voranging von Robert Smigielski (Warschau), sowie von zahlreichen japanischen Arbeitsgruppen propagiert wird, ist die Beobachtung, dass sich das vordere Kreuzband weniger durch eine runde Bündelstruktur als vielmehr durch seinen flachen Aufbau und seine flache/rechteckige femorale und flache C-förmige tibiale Insertion auszeichnet (Abb.2). Basierend auf diesen Erkenntnissen verwenden wir neue Operationstechniken, die diesen anatomischen Gegebenheiten gerecht werden. Anstelle von runden Sehnentransplantaten kommen deshalb immer mehr flache Transplantate zum Einsatz. Das Transplantatvolumen und damit die Reißfestigkeit bleiben dabei ident, finden aber durch die veränderte Form besser Platz im Kniegelenk. Mit neu entwickelten Instrumenten können dabei rechteckige Knochenkanäle (Abb.3) oder auch das C- förmige Ansatz-Areal an der Tibia rekonstruiert (Abb.4) werden.
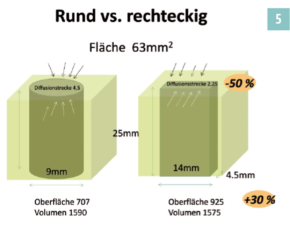
Neben einem biomechanischen Vorteil wird bei flachen Transplantaten auch der Knochen-Sehnen Kontakt um ca. 1/3 erhöht (Abb. 5). Dies wirkt sich positiv auf Einheilung und biologischen Umbau aus. Flache Sehnentransplantate finden insgesamt in der Kniechirurgie immer mehr Anwendung (Abb. 6). Gerade auch bei Verletzungen und Instabilitäten der an sich flächigen Innenbänder bringen diese Techniken biomechanische und biologische Vorteile (Abb. 7).

Ganzheitlich versorgt
Zusätzlich zur reinen „Ersatzoperation“ des gerissenen vorderen Kreuzbands werden, basierend auf neuen biomechanischen Erkenntnissen, Begleitverletzungen der Menisken und anderer Bandstrukturen (Innen- und Außenbänder) mit noch größerer Akribie beachtet. Außerdem wissen wir mehr über individuelle anatomische Risikofaktoren (z.B. knöcherne Form der Oberschenkelrolle, Neigung des Plateaus des Unterschenkels, etc.) die eine Kreuzbandverletzung oder auch Wiederverletzung nach einer Operation begünstigen können. Durch zusätzliche Stabilisierungsoperationen (sog. extraartikuläre Tenodesen) oder knöcherne Korrekturen (sog. Osteotomien) wird diesen Erkenntnissen vermehrt chirurgisch Rechnung getragen.
Die Chirurgie des vorderen Kreuzbandes ist also 2023 weit weg von einem neuen „Gold-Standard“, sondern ist im Gegenteil noch deutlich vielgestaltiger geworden. Derzeit ist im Bereich der Behandlung der vorderen Kreuzbandruptur kein Ende neuer Entwicklungen abzusehen. Als Chirurg ist es heute notwendig mit möglichst vielen Behandlungsoptionen vertraut zu sein und das individuelle Risikopotential und die Bedürfnisse des Patienten genau zu evaluieren.
Die beste Chirurgie kann aber die nachfolgende Physiotherapie nicht ersetzten. Die unterschiedlichen Transplantate, die unterschiedliche und spezifische Behandlung der Begleitverletzungen bedingen auch physiotherapeutisch feine Anpassungen und die Kommunikation mit dem Therapeuten wird daher immer wichtiger.





